Paljud inimesed ei võta esimesi veenilaiendite ilminguid tõsiselt, pidades neid vaid kosmeetiliseks defektiks. Tegelikult pole see tõsi. Haigus on keeruline, keeruline, võib oluliselt halvendada inimese üldist tervist ja viia ohtlike tagajärgedeni.
Lisaks mõjutab see negatiivselt patsiendi heaolu, jõudlust ja välimust. Seetõttu aitab varajane diagnoosimine ja õige ravi vältida haiguse arengut ja kaitsta keha paljude veenilaiendite negatiivsete ilmingute eest.
Veenilaiendite põhjused ja sümptomid

Enamik teadlasi peab pärilikkust üheks peamiseks põhjuseks, miks veenilaiendid tekivad. Kui peres on esinenud veenilaiendeid, võib väita, et pereliikmetel on palju suurem risk haigestuda.
Järgmine kõige levinum juhtum on suurenenud stress jalgadele, mis põhjustab vere väljavoolu ja veeniklappide talitlushäireid. Riskirühma kuuluvad inimesed, kes on ülekaalulised, istuv eluviis, istuv töö või veedavad palju aega jalgadel. Risk haigestuda on ka suitsetajatel, hormonaalsete ja endokriinsete häiretega inimestel, verehaigustega ning suure füüsilise koormusega inimestel.
Haiguse põhjuste väljaselgitamiseks on väga oluline jalgade veenilaiendite õigeaegne diagnoosimine. Inimesi, kelle perekonnas on haigust esinenud, tuleks regulaarselt testida, isegi kui sümptomid puuduvad. Sümptomite ilmnemisel tuleb seda teha nii kiiresti kui võimalik.
Nagu teistegi haiguste puhul, saab ka varajases staadiumis “püütud” veenilaiendeid palju tõhusamalt ravida.
Patsiendil õnnestub ära hoida haiguse kiiret arengut ning äärmiselt inetute ja väga valusate sõlmede tekkimist jäsemetel.
Veenilaiendite sümptomid võivad olla järgmised:
- Raskustunne jalgades, mis suureneb märgatavalt pärast vähimatki koormust, kuid võib ilmneda ka täieliku rahuolekus.
- Turse, mis moodustub sääre alumises osas, pahkluu ja jalalaba piirkonnas.
- Valu jalgades, mis väljendub tuima valutava valuna, krampidena, kudede seestpoolt “paisumise” ja põletusena, eriti pärast treeningut.
- Tromboflebiidi ilmnemine, see tähendab põletikuline protsess verehüübega täidetud anuma seinas.
Haiguse progresseerumisel muutuvad veresoonte seinad laiemaks, õhemaks ja moodustuvad suured veenilaiendid. Need võivad paikneda erinevates kohtades (hemorroidid on veenilaiendite eriline vorm), kuid on eriti märgatavad ja valulikud alajäsemetel. Kui haigus jäetakse tähelepanuta, on patsiendil raske liikuda, ta kannatab pideva valu all, tema tervis halveneb, töövõime väheneb.
Ilma ravita või valesti valitud veenilaiendid võivad avaldada tervisele äärmiselt negatiivset mõju ja viia paljude ohtlike tüsistuste tekkeni.
Haiguse etapid
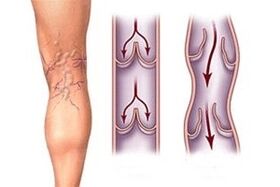
Veenilaiendite sümptomid sõltuvad haiguse staadiumist.
Rahvusvaheliste standardite kohaselt võetakse arvesse 6 haigusetappi:
- 0. etapp – päris haiguse algus, mil patsient ise ei pruugi isegi kahtlustada, et ta on juba haige. Välised ilmingud puuduvad, kuid inimesel on perioodiliselt kaebusi jalgade valu ja raskustunde, krampide ja turse kohta, mis tekivad öösel pärast vähimatki pingutust. Haigusnähte ei pruugi isegi täieliku läbivaatuse korral avastada, kuid nende avaldumist võib oodata igal ajal.
- 1. etapp - selles etapis tekivad lisaks patsiendi kaebustele jalgadele ämblikveenid või isegi nende võrgustik. Täieliku diagnoosi saamiseks ja ravi alustamiseks arsti poole pöördumine võib ennetada täiemahulise haiguse väljakujunemist ning säilitada jalgade ilu ja tervist.
- 2. etapp – peetakse veenilaienditeks. Sel perioodil täheldatakse täielikku "komplekti" märke - alates patsiendi pidevatest kaebustest kuni laienenud veenide tekkeni ja sõlmede moodustumiseni jäsemete naha all. Sümptomid ja välised ilmingud intensiivistuvad oluliselt pärast pingutust, kontsadel kõndimist või pikaajalist liikumatut istumist.
- 3. etapp - patsiendi seisund halveneb, kuna olemasolevatele sümptomitele lisandub turse. Tavaliselt möödub see pärast öist puhkust, kuid õhtuks muutuvad patsiendi jalad taas väga paiste ja valulikud. Turse põhjustab toitainete stagnatsiooni, nahk muutub tumedaks, paisub ja valutab. Põletikulised protsessid tekivad järk-järgult väikestest piirkondadest kuni suurte kahjustatud piirkondadeni. Infektsiooni ilmnemisel tekivad erüsiipel koos nutvate pindmiste kahjustustega, mida on väga raske ravida. Kehale ilmuvad valkjad atrofeerunud nahapiirkonnad, mis ähvardavad hiljem muutuda troofilisteks haavanditeks.
- 4. etapp – patsiendi seisundit raskendab troofiliste haavandite tekkimine, mis on seni edukalt paranenud.
- 5. etapp - mitteparanevad troofilised haavandid. Patsiendi üldine seisund on ebarahuldav.
Jalade veenilaiendite korrektne diagnoos aitab tuvastada mitte ainult haigust ennast, vaid ka haiguse staadiumi. Mida väiksem see on, seda lihtsam on ravi ja seda kiiremini saavutatakse optimaalne efekt.
Võimalikud tüsistused
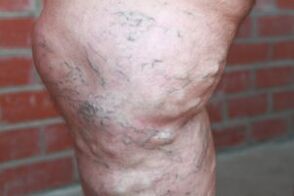
Kaugelearenenud veenilaiendid võivad olla keerulised ekseemi ja tromboflebiidiga.
Kui haigust ei ravita või kasutatakse sobimatuid abinõusid, võivad seda komplitseerida järgmised probleemid:
- Troofilised haavandid. Need on valusad, näevad inetu välja, võivad muutuda väga põletikuliseks ja neid on väga raske ravida. Kui põhjust ei kõrvaldata, võivad need avaneda ikka ja jälle.
- Pindmiste veenide tromboflebiidi äge vorm.
- Flebotromboos.
- Verejooks sõlmedest, mis on moodustunud veenilaiendite hõrenemisest. Need tekivad veresoonte seinte purunemise tõttu, mis põhjustab massilist verejooksu. Kui seda õigel ajal ei lõpetata, võib verekaotus olla nii märkimisväärne, et see võib lõppeda surmaga.
- Trombemboolia, see tähendab verehüübe eraldumine ja selle ülekandumine verevooluga teise kohta, kus see võib põhjustada tromboosi. Kui see siseneb suurde veresoonde, näiteks kopsuarterisse, võib emboolia põhjustada tõsiseid probleeme või surma.
- Piimjas või sinine turse. Need seisundid viitavad erinevate veresoonte kahjustustele, toovad kaasa tõsiseid kannatusi, põhjustavad troofiliste haavandite teket ja võivad mõnikord saada kudede surma alguseks nende toitumise järsu katkemise tõttu. See võib eriti rasketel juhtudel põhjustada jäseme amputatsiooni.
Diagnostilised meetodid
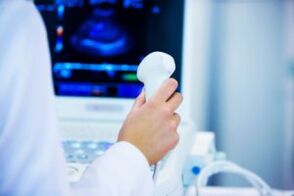
Jalade veenilaiendite peamine diagnoos on Doppleri ultraheli meetod. Selle meetodi abil saab arst tuvastada mitte ainult laienenud veenid, vaid hinnata ka süva- ja pindmiste veenide ventiilide seisundit ning tuvastada verehüüvete või muude moodustiste olemasolu veresoonte valendikus.
Protseduur on patsiendile valutu; seda tehakse lamavas asendis või kõhuli; mõnikord palub arst patsiendil teha täiendava protseduuri seistes, et tuvastada teises asendis nähtamatud kahjustused.
Eksamiks pole ettevalmistust vaja.
Lisaks võidakse patsiendile määrata muud tüüpi uuringud ja testid. Oluline on vereanalüüs, mis näitab vedeliku seisukorda ja kalduvust trombide tekkele.
Ravi omadused

Pärast jalgade veenilaiendite diagnoosimist valib arst sobiva ravi, mis sõltub haiguse staadiumist.
Kõik haiguse mõjud võib jagada järgmisteks osadeks:
- konservatiivne.
- Kirurgiline.
Viimaseid meetodeid kasutatakse siis, kui seisund on juba väga arenenud ja konservatiivsete meetoditega pole võimalik positiivset mõju saavutada. Sel juhul tehakse veenide kahjustatud piirkondade kirurgiline ekstsisioon. Vahetult pärast sekkumist on vaja spetsiaalseid kompressioonrõivaid. Tavaliselt lubatakse patsiendil päeva jooksul pärast operatsiooni koju minna.
Kui haigus avastatakse õigeaegselt, võite kasutada konservatiivset meetodit. See hõlmab ravimeid, skleroteraapiat või laserkoagulatsiooni ja kompressiooni.
Ravimite valik sõltub paljudest põhjustest, seetõttu valib selle iga patsiendi jaoks individuaalselt raviarst.
Kõige sagedamini on ravimite nimekirjas antikoagulandid ehk ained, mis vedeldavad verd ja takistavad trombide teket, samuti põletikuvastased ravimid flebiidi raviks ja selle leviku peatamiseks.
Skleroteraapia on protseduur, mille käigus süstitakse veresoone spetsiaalset ainet, mis põhjustab veresoone seinte kokkukleepumist. Tekib arm, haige veresoon “lülitub vereringest välja” ning aja jooksul sureb ja taandub. Varem seal olnud sinistest anumatest või “tähtedest” pole keha pinnale jäänud jälgi. Protseduur viiakse läbi väga kiiresti ja ei vaja anesteesiat.
Kui suuremaid veresooni on vaja eemaldada, kasutatakse laserkoagulatsiooni meetodit. Selleks sisestatakse kohaliku anesteesia all veeni spetsiaalne valgusjuht, mis juhib laserkiirt. See sõna otseses mõttes tihendab anuma, hüübib selles vere. Selle tulemusena sureb see skleroosi ajal samamoodi nagu väiksemad veresooned.
Kompressioonrõivaste kandmise määrab arst, kes valib ka toote tüübi ja klassi. Sellise vahendi kasutamine võib olla ka ennetav. Selleks on vaja spetsiaalseid (mitte meditsiinilisi!) sukkpükse. Need on näidustatud riskirühma kuuluvatele inimestele, neile, kes veedavad palju aega jalgadel või istuvad liikumatult.
Ennetamine

Aktiivne ja tervislik eluviis on parim veenilaiendite ennetamine.
Veenilaiendite teket saab vältida, järgides järgmisi soovitusi:
- Kaalust alla võtta. Rasvumine või ülekaalulisus aitab kaasa paljude haiguste, sealhulgas veenilaiendite tekkele.
- Eemaldage veenidelt liigne stress, sealhulgas need, mis on põhjustatud intensiivsest sporditegevusest. Peamised "provokaatorid" on tõstmine, kulturism ja tennis.
- Lõpetage iga päev ebamugavate ja väga kõrgete kontsadega kingade kandmine. Seda tuleks kasutada ainult erilistel puhkudel ning igapäevaseks kandmiseks sobivad madalama ja stabiilsema kontsaga kingad.
- Vältige veresooni pigistavate elastsete ribadega sukkade ja aluspesu kasutamist. Eriti ohtlikud on asjad kummipaelaga.
- Vältige liiga pikki kuuma vanni, vanni ja sauna külastamist või viibimist otsese päikesevalguse käes.
- Suitsetamine võib olla üks tegureid, mis provotseerivad vereringeelundite talitlushäireid, mistõttu tuleks ka seda vältida.
Mõõdukas liikumine, regulaarsed jalutuskäigud, töö katkestamine seistes või istudes, et veidi kõndida või harjutusi teha, aitavad teil selle ohtliku ja ebameeldiva haigusega – veenilaienditega – kunagi tuttavaks saada.






























